Diabetes mellitus sin renunciar al placer de vivir: Reflexión sobre el papel esencial que tiene los cuidados de la enfermedad, alimentación y ejercicio.

Cuando pensamos en una enfermedad como la diabetes mellitus, automáticamente nos viene a la mente principalmente tres cosas: 1) dieta sin azúcar, 2) insulina/medicamentos, 3) azúcar en sangre (laboratorios constantes) e independientemente del orden en que las pensamos, aparece con estas tres ideas un sentimiento de miedo, tristeza e infelicidad. Pero ¿qué pensarías y sentirías si te dijera que una persona que vive con diabetes mellitus puede vivir pleno y feliz como cualquier otra persona?
Para explicarte mejor mi aseveración, primero me gustaría platicarte algunos aspectos importantes que debes saber.
¡Todos secretamos insulina!
Me gustaría iniciar con esta frase, ya que existen muchos mitos sobre la insulina y los resultados catastróficos en los pacientes con diabetes.
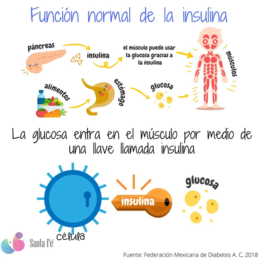
La insulina es una hormona que se secreta en el páncreas en respuesta al consumo de alimentos. Es decir, cada vez que comemos, de manera automática nuestro páncreas secreta insulina.
¿Para qué?
La insulina (llave) ayuda a meter a nuestras células principalmente del músculo (casa) la glucosa (azúcar) que comemos de los alimentos. Esta acción nos permite tener la energía suficiente para realizar nuestras actividades diarias.
Entonces si todos secretamos insulina ¿por qué se les indica insulina a las personas que viven con diabetes?

En una persona que vive con diabetes, pueden ocurrir dos situaciones:
- Su páncreas no produce suficiente cantidad de insulina (pocas llaves) para permitir el paso de glucosa dentro de la célula.
- La insulina que se produce tiene una conformación diferente que no reconoce la célula y no permite el paso de glucosa (resistencia a la insulina).
En la segunda situación es como cuando sacamos una copia de la llave de nuestra casa, pero ésta queda malhecha y nos cuesta mucho trabajo abrir la puerta. ¿Qué hacemos en esta situación? Sacar otra copia que abra a la perfección. Pues igual hace el cuerpo, crea muchas llaves (insulina) para que la glucosa pueda entrar y al crear muchas llaves (mucha insulina) pueden aparecer manchas en el cuello, nudillos, axilas, entrepierna, etc.
Debido a que una persona con diabetes puede presentar cualquiera de estas situaciones o una combinación, el médico indica el inicio de la aplicación de la insulina con el fin de simular el funcionamiento normal del cuerpo.
Es importante señalar, que no todas las personas con diabetes son tratadas con insulina, depende mucho de la situación particular de cada persona, sin embargo, el mejor tratamiento que puede recibir una persona que vive con diabetes es el tratamiento con insulina.
En resumen, la finalidad del tratamiento médico farmacológico en una persona que vive con diabetes es propiciar y simular el funcionamiento normal del cuerpo.
Ahora vayamos a otro aspecto que puede ser muy atemorizante, la dieta. Si ustedes son lectores constantes del blog, seguramente habrán leído el tema “Alimentación en paciente con diabetes” en el que les comparto toda una serie de estrategias para llevar una alimentación saludable y en la cual hago el énfasis de que la alimentación sugerida para una persona que vive con diabetes es la dieta ideal para todos.
La dieta ideal es la dieta recomendada para un paciente que vive con diabetes.
Se caracteriza por un aumento en el consumo de frutas, verduras, agua natural, cereales integrales en combinación con leguminas, alimentos de origen animal haciendo énfasis en aquellos productos con bajo y moderado aporte de grasas, grasas naturales (almendras, nuez, cacahuates, aguacate, aceite de oliva) y una disminución significativa en la ingestión de alimentos industrializados con alto aporte de sodio y de alta densidad energética (tres sellos o más) (bebidas saborizadas, refrescos, lácteos con azúcar añadida, productos de bollería, cereales, frituras, alimentos enlatados, etc).
La clave de llevar a cabo una alimentación saludable y sostenible en un paciente que vive con diabetes es evitar aquellos patrones dietéticos restrictivos en los que se eliminan por completo los cereales (alimentos derivados del maíz y trigo, tubérculos), así como otros grupos.
Así que ¿un paciente con diabetes puede comer pan, tortillas, galletas, arroz, pastas?


La respuesta es un completo ¡Si!, todo se trata de consumir la cantidad y calidad adecuada. Aquí entramos un poquito en el tema de hidratos de carbono simples y complejos.
Existen dos tipos de hidratos de carbono (molécula orgánica que se encuentra principalmente en las frutas y cereales):
- Hidratos de carbono simples
- Hidratos de carbono complejos
Digamos que los hidratos de carbono simples son como las cuentas de un collar. Son pequeñas moléculas que ya no pueden dividirse en otras moléculas. Por este tamaño tan pequeño, el cuerpo las metaboliza y absorbe rápidamente, lo que ocasiona un aumento rápido en la curva de la glucosa en sangre.
Por otro lado, los hidratos de carbono complejos son el ejemplo del collar completo. Al ser una molécula más grande conformada por muchas cuentas, el cuerpo tarda mucho más tiempo en cortar y metabolizar el collar hasta llegar a las cuentas por separado, lo que favorece un mantenimiento en la curva de la glucosa en sangre.
Esto se relaciona directamente con el índice glucémico de los alimentos, entre más hidratos de carbono simples tenga un alimento, mayor será su índice glucémico y al contrario con los hidratos de carbono complejos.
Por lo anterior, se recomienda llevar una alimentación que integre cereales integrales, ya que la presencia de fibra en un cereal o fruta permite un mantenimiento en los niveles de glucosa en sangre, favoreciendo la saciedad y contribuyendo a la salud gastrointestinal.
¡Un paciente que vive con diabetes puede comer de todo! Siempre y cuando lleve un adecuado control de sus cifras de glucosa, triglicéridos, colesterol y otros indicadores bioquímicos.
¿Cómo una persona con diabetes puede tener un adecuado control de sus indicadores bioquímicos?
Todos debemos llevar un control metabólico saludable, no es único de personas que viven con diabetes.
Así que, ya que todos nos incluimos en este aspecto, aquí abajo te dejo los siete pasos del autocuidado, realmente llamado “pasos del autocuidado de la diabetes”, pero ya que dejamos claro que todos debemos interesarnos en este aspecto, lo llamaremos “los siete pasos para el autocuidado de la salud”.

- Comer saludablemente.
- Actividad física y ejercicio.
- Automonitoreo de glucosa, colesterol, triglicéridos, etc.
- Cambio en la composición corporal,
- Seguir tratamiento médico.
- Resolución de problemas,
- Reducir riesgos.
Explicaré brevemente aquellos pasos que no hemos abordado.
Actividad física y ejercicio
Este aspecto es muy importante para TODOS, sin embargo, para las personas que viven con diabetes es un comportamiento muy importante a considerar, puesto que si recordamos cómo es que logra entrar la glucosa de nuestra sangre a nuestras células del músculo (por medio de la insulina), el ejercicio favorece otra vía metabólica, en la que la entrada de la glucosa al músculo no está condicionada por la insulina.
Es decir, si realizamos actividad física, la glucosa que entra a nuestros músculos no requiere el permiso o la llave (insulina) para entrar, entra directamente, como si se tratara de un integrante de nuestra familia que no requiere permiso para entrar.
Sin duda, el ejercicio trae innumerables beneficios a nuestro cuerpo y podemos integrarlo como parte de las actividades para convivir y relajarnos con nuestras familias y seres queridos.
No es necesario una suscripción al gym o contar con aparatos costosos en casa.
 Es tan simple como poner nuestra canción favorita e iniciar con 10 saltos a la cuerda, bajar y subir 10 veces las escaleras, 20 saltos de tijera, 20 sentadillas, dos vueltas a la cuadra de mi casa trotando y finalizar con un poco de estiramiento.
Es tan simple como poner nuestra canción favorita e iniciar con 10 saltos a la cuerda, bajar y subir 10 veces las escaleras, 20 saltos de tijera, 20 sentadillas, dos vueltas a la cuadra de mi casa trotando y finalizar con un poco de estiramiento.
Si se prefiere en familia, un fin de semana con un partido de básquet o fútbol ayudará perfecto o si buscas relajarte una sesión de 25 minutos de yoga puede ser una alternativa.
Resolución de problemas
Este comportamiento se refiere a la identificación de obstáculos que pueden entorpecer nuestro progreso y nuestro autocuidado. Por lo tanto, no sólo las personas con diabetes deben considerar estrategias para logras sus mentas, si no que todos debemos lograr plantearnos estrategias para evitar autosabotearnos y llegar a nuestras metas en salud.
Reducir riesgos
Este aspecto abarca la personalización y acción de la alimentación, actividad física, tratamiento médico y frecuencia de automonitoreo.
- ¿Qué alimentos, cantidad y frecuencia debo consumir para evitar que mi glucosa llegue a valores muy elevados o muy bajos?
- ¿Qué tipo de actividad física, cuando y cuánto tiempo debo realizar para lograr un control de mi glucosa y cambio en mi composición corporal?
- ¿Cada cuánto tiempo debo revisar mis ojos, mis pies, mi función renal, mi concentración de colesterol, triglicéridos, glucosa, etc.?
- ¿Cuánto, cómo y cuándo debo de administrar de mis medicamentos?
Todas las respuestas a estas preguntas tienen una finalidad, reducir el desarrollo de complicaciones como: enfermedades oculares, enfermedades renales, cardiovasculares, así como aparición de heridas crónicas y amputaciones, que surgen como resultado de un inadecuado control metabólico.
Vivir con diabetes
Como te he platicado a lo largo de esta reflexión, no hay nada en especial que tenga que realizar una persona con diabetes que una persona que no tiene diabetes. Todos tenemos algo en común, la vida. Debemos vivir cuidando de nosotros mismos más que cualquier otra cosa. Nuestra salud es primordial y no hay mayor ejemplo a seguir que las personas que viven con diabetes, porque se vive con diabetes, no se padece, no se excluye, no se limita, se vive como cualquier otra persona y se vive bien y feliz.

